|
(2013年1月1日掲載) 
|
福島県立医科大学会津医療センター
|
肝胆膵領域のがんは早期発見が難しいそうですが、特徴的な症状はないのでしょうか
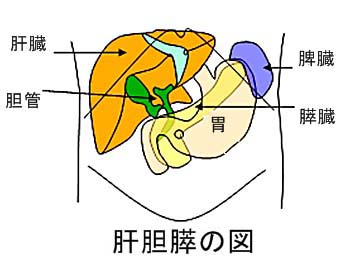
肝がんについては、それ自体による症状がある方のほうが少ないと思います。肝がん の90%近くを占める肝細胞がんは、主にB型やC型などの肝炎ウイルスに感染し、そのウイルスが排除できずに肝臓に常在して炎症を起こし続けることで慢性 肝炎や肝硬変に進み、発症します。最近では、肝がんができてはじめて慢性肝炎であったことを知るケースはかなり少なくなってきており、むしろ慢性肝炎のフォローアップ(※2)をしている方の中から肝がんがみつかるケースが増えてきました。その理由として慢性肝炎をもっている方は、3ヶ月に1度ぐらいの周期で超音波検診を受けることで、もし肝がんが発症した場合でも、小さいうちに発見できるからではないかと思います。
また、ウイルス性以外の原因で発がんの危険性がある病気としては原発性胆汁性肝硬変(Primary biliary cirrhosis: PBC)(※3)や、最近話題にあがっているものでは非アルコール性脂肪性肝炎(Non-Alcoholic SteatoHepatitis:(略)NASH)(※4)があります。これらは、生活習慣病との関係という意味で、脂肪肝をコントロールするうえの重要な原因といえます。
膵がんについての特徴的症状はどうでしょうか
膵臓の十二指腸に近い領域に腫瘍がある場合は、症状として黄疸が出ることもありますが、膵臓と反対側の脾臓に近い領域に腫瘍がある場合では、特徴的な症状がほとんど出ないうちにがんが進行してしまうことがあります。膵がんの症状に背中に痛みがある事があげられていますが、それは膵臓に血液を送っている血管の周りの神経に腫瘍が及んでしまうと出てくる症状なのです。つまり、そういう症状が出てくる時期になりますと治療成績を上げることは難しくなります。
しかし、最近では膵がんの危険因子としていろいろなことが報告されるようになりましたので、リスクをお持ちの方を対象としたスクリーニングなどが行われるようになれば、少しでも早い時期に発見できる可能性もあるのではないかと思います。
膵がんの危険因子にはどのようなものがあるのでしょうか
一番の危険因子は糖尿病だと思います。多くの報告で、糖尿病が膵がんの危険率を高めることが示されております。もし、糖尿病のフォローアップ(※2)をしていて急に悪くなってきたという時には膵がんの検査を受けることが大事です。しかし、一般の方がHbA1c(※5)や血糖値、血圧、体重といった糖尿病のコントロールを意識した生活を送ることはあまり現実的ではありません。そうした意味では糖尿病のフォローアップ(※2)をしている先生方が、患者さんの状況が以前と少し変わってきたなという時に、積極的に膵がん検査を計画することが必要だと思います。
この他の危険因子としては、遺伝性膵炎、肥満、慢性膵炎、喫煙などがあげられます。遺伝性膵炎については、実際の診療の中ではそれほど感じませんが、同 一家系に2世代以上にわたり複数の膵炎患者がいて、若年発症で胆石やアルコールの関与がない膵炎と定義されていて、全くそれの家族歴がない方と比べて危険 率が上がると言われています。
また、喫煙についてもリスク要因であるという報告があります。他の病気同様に、飲酒も喫煙習慣もなくてがんになる方もいらっしゃるので、それだけが要因 というわけではないと思います。しかし、喫煙に関してはいろいろながんのリスク要因にあがっていますので、たばこは吸わないに越したことはないということ ですね。
近年、日本でも胆道がんが増えているそうですが
昔からあった病気だと思いますが、これの検査方法がだいぶ発達してきたことが原因で、がんを発見する率が高くなってきたのではないかと思います。例え ば、胃の内視鏡が胃がんでその力を発揮したように、今は胆道にも内視鏡が入っていける時代になりました。こうした内視鏡の発達により、がんを発見する診断 精度が上がったことが、そのようにいわれる理由だと思います。胆石があると胆道がんになる危険性はあるのでしょうか
 胆道がんの危険因子については、胆管癌、胆嚢癌、乳頭部癌があります。例えば、胆嚢がんで胆石を合併している人の割合は30%ぐらいいます。しかし、胆石
がある人で胆嚢がんを発症した人というのは割合としてはかなり低くなります。胆石をもっている人というのはとても多いのですが、胆石があるからといってが
んになりやすいというわけではありません。ただし、がん化の過程として言えば、胆石があることで、胆嚢壁が十分に観察できないようなことになってしまう
と、がんの発見が遅れる可能性がありますので、腫瘍ができたと判った時は早めに治療することをおすすめします。
胆道がんの危険因子については、胆管癌、胆嚢癌、乳頭部癌があります。例えば、胆嚢がんで胆石を合併している人の割合は30%ぐらいいます。しかし、胆石
がある人で胆嚢がんを発症した人というのは割合としてはかなり低くなります。胆石をもっている人というのはとても多いのですが、胆石があるからといってが
んになりやすいというわけではありません。ただし、がん化の過程として言えば、胆石があることで、胆嚢壁が十分に観察できないようなことになってしまう
と、がんの発見が遅れる可能性がありますので、腫瘍ができたと判った時は早めに治療することをおすすめします。受診をすすめるポイントというのはありますでしょうか
胆道がんの患者さんは、黄疸によってみつかる方が比較的多いと思いますが、最近では黄疸が出る前に、発熱や肝機能障害ぐらいの段階でみつかる方もいま す。検査では、胆石なのか、腫瘍なのかをきちんと診断することが大事なポイントになりますので、しっかりした検査のできる施設を早めに受診していただけれ ばと思います。胆道がんは一般的に予後不良で、現在では外科的切除以外に根治を望める治療方法がありません。しかし、この領域での手術の仕方は、日本が世 界に先駆けた技術を持っていますので安心して治療にきていただいて大丈夫です。元来、肝胆膵の外科手術では腹腔鏡手術は困難と考えられていましたが、肝切除に関して適応は限定されていますが腹腔鏡下での手術も行われるようになってきたそうですね
腫瘍がある場所や大きさによっては腹腔鏡で診ることよって傷を小さく手術することもできます。しかし、肝臓にはたくさんの血管があるため、手術での出血 量が多く、安全性を踏まないとなかなか難しいところがあります。低侵襲というのは、手術の時間が短くて、出血量が少ないということが非常に大事なことです ので、ただ傷を小さくするということよりも、出血のコントロールの仕方や肝臓の扱いなど、安全に手術を行うことを優先するべきだろうと思います。膵がんは、とりわけ治療が困難で予後が良くないがんと聞きますが、先生はどのような治療を行っているのでしょうか
膵がんの生存率というは一般的に5年生存率で10%〜15%ぐらいというのが現状です。しかし、以前に比べてその途中の生存率が少しふくらみつつあるので、生存曲線自体がそれほど改善しているわけではないようですが、それはそれで意味があることだと思います。例えば、化学療法の発達や使える医薬品が変わってきたということもあると思いますし、手術の仕方がほぼ確立されてきていますので、その普及なども関係しているのかもしれません。
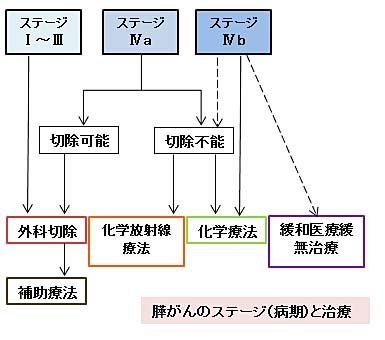 ほとんどの膵がんはStageⅣaと言いまして、遠隔転移はないけれどもかなり進行している状態でみつかることが多く、こうした転移があっても遠隔転移していないStageⅣaでは、切除手術が可能な場合と動脈浸潤(※6)が
あって切除不可能な場合があります。
しかし、そのような膵がんに対して手術を行うことは意味がないのかということについて行われた研究の結果では、手術ができるものはしたほうが、放射線化学
療法グループに比べて治療成績が良いだろうという報告がされています。このため可能な限りは手術を行い集学的治療により成績を上げていくということになり
ます。
ほとんどの膵がんはStageⅣaと言いまして、遠隔転移はないけれどもかなり進行している状態でみつかることが多く、こうした転移があっても遠隔転移していないStageⅣaでは、切除手術が可能な場合と動脈浸潤(※6)が
あって切除不可能な場合があります。
しかし、そのような膵がんに対して手術を行うことは意味がないのかということについて行われた研究の結果では、手術ができるものはしたほうが、放射線化学
療法グループに比べて治療成績が良いだろうという報告がされています。このため可能な限りは手術を行い集学的治療により成績を上げていくということになり
ます。
外科的切除において、かつては膵がんに対するリンパ節や神経叢の拡大郭清(※7)を伴う切除、いわゆる拡大手術が行われてきましたが、標準郭清(※8)と比較をして術後生存期間に差がないという成績が出ましたので、現在では標準郭清がスタンダードだと思います。
ただし、膵臓の裏にある門脈という肝臓へ流れる血管までがんが浸潤しているときは、血管合併切除が必要になります。血管合併切除のうちで門脈までなら切 除をしても、予後において合併切除をした例としない例であまり差がありません。もちろん門脈に浸潤しているほうが病期としては進んでいるのですが、切除で きるものならしたほうが浸潤していない
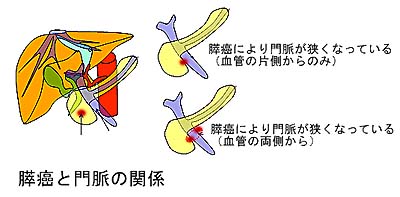 例とほぼ同等の成績が出せるという感じはします。
例とほぼ同等の成績が出せるという感じはします。 しかし、それは血管の狭くなり方によりますので、血管の両側から締め付けているような例では、あまり手術で身体への負担を増やさないで化学療法をしたほうがよいのかもしれません。
医療機関によって、治療選択や手術適応について差があると聞きます 肝胆膵領域では手術手技もさることながら、治療選択の場面での難しさもあると思いますが、先生はどのように患者さんと接しているのでしょうか
 第一は、病気のことや治療の選択肢について患者さんによく知っていただくということが大切だと思います。がんを治すことはもちろん大切なことですが、手術
切除によって何もかも治せるということではありません。特に、この領域では、それほど多くのがんを治せるわけではありませんので、治らない方もいれば、再
発する方もいます。そのような場合、どのように治療を行っていくのか、患者さんはどの様に治療していきたいのか、といったところが非常に重要になると思い
ます。しかし、患者さんにしてみれば、急にそんなことを聞かれても答えるのが難しいでしょうから、私たちが経過の中で選択肢を提示して、より良い治療方法
を一緒に考えていくことが大事な事ではないでしょうか。
第一は、病気のことや治療の選択肢について患者さんによく知っていただくということが大切だと思います。がんを治すことはもちろん大切なことですが、手術
切除によって何もかも治せるということではありません。特に、この領域では、それほど多くのがんを治せるわけではありませんので、治らない方もいれば、再
発する方もいます。そのような場合、どのように治療を行っていくのか、患者さんはどの様に治療していきたいのか、といったところが非常に重要になると思い
ます。しかし、患者さんにしてみれば、急にそんなことを聞かれても答えるのが難しいでしょうから、私たちが経過の中で選択肢を提示して、より良い治療方法
を一緒に考えていくことが大事な事ではないでしょうか。患者さんにしっかりと自宅に帰っていただけるように、安全に治療ができる方法を考え、安全に手術をして差上げることが一番大事な事だと思って今までやっ てきました。そして、これからもそうしていこうと思っています。なぜなら、そうすることが患者さんにとっても良い手術であるからです。特に、この会津地域 には高齢の方がたくさんいらっしゃるので、手術をしたらそれで終わり、退院をしたらそれで終わりということではなく、その患者さんの手術後の生活まで総合 的に考えるなどしながら取り組んでいます。
診療科同士で協力されている面もあるそうですね
我々は、患者さんに快適な生活をしていただくためにできることを診療科同士で協力していくという事が大切だと考えています。 当センターには、糖尿病・代謝・腎臓内科がありますので、急激な糖尿病の発症や悪化によりがんを疑う場合には、専門の先生がスクリーニングをしてください ますし、外科でかかって入院している糖尿病の患者さんにも指示を入れていただけます。また、膵臓や胆道等の内視鏡診療のエキスパートである先生もいらっ しゃいますので、早い時期にがんがみつかる環境や体制にあると思います。私はここへ来て今年で3年目ですが、その間にも非常に早い時期に膵がんが発見でき た事例もありますので、今後もそうして発見が増えていけばと思っています。他には、糖尿病をお持ちで手術を受けられる患者さんの為に、人工膵臓の適用などの先進的な治療法にも取り組んでいます。糖尿病が重症の方は対象になりませ んが、ある程度、血糖の変動が大きような患者さんには、失われた膵内分泌能を人工的に機械で作り、置き換えるために手術中や手術後の血糖値管理を行う人工 膵臓というものがあります。2012年からその為の機械が導入されました。手術後はストレス等の負担がかかることで血糖が変動しやすのですが、人工膵臓に より非常にうまくコントロールできることが分かりました。さらに、小腸・大腸の領域の専門の先生方とも、いろいろな場面で協力をしあうことがたくさんあり ます。
新しい取り組みとしては、外科領域と漢方医学との連携をされているそうですね
漢方内科の先生にご協力をいただき、外科治療と漢方医学を組み合わせた特色ある診療計画を確立していきます。昨年ぐらいから、漢方について教わりながら行ってきたことが、最近になってだんだんと身を結びつつあるなというところまできました。例えば、手術後の患者さんからのさまざまな訴えがあります。一般的には、通常我々が携わっている西洋医学で対処できる範囲での対応をしますが、実際に は、そういうところ以外での訴えというものもあるのです。しかし、対処できない部分については、病気の範囲ではないという判断でだんだん耳を貸さなくなっ てしまうことがあります。ただし、東洋医学の結論では、そのような訴えも全て病気のうちだと考えますので、漢方内科の先生方と一緒に取り組んでいること で、いままで対処できなかった場面においても、我々ができることがあるんだなということが徐々に分かってきました。ですから、さまざま診療科との連携によ り、以前よりも一層良い方法で手術後の管理などができているのではないかと思います。
先生はどうして難易度が高いといわれる肝胆膵外科の道をお選びになったのでしょうか
肝胆膵とは肝臓、胆道、膵臓の管がそれぞれ集まる交差点のようなところですので、手術の仕方としての難しさは多少あるかもしれませんが非常に興味深い領 域であります。私は、あんまりあれこれ迷わないタイプなので、専門として選択するときは割とすんなり決めました。この領域に携わることを決めたのは、今か らだいたい20年ぐらい前になりますが、当時は他の領域に比べて十分な手術治療の発達をしていませんでしたので、ちょうどタイミング的はいろいろな手術方 法などが発展しつつある時期でありました。2011年から世界で初めて肝胆膵外科の高度技術を有する認定の資格、肝胆膵外科高度技術専門医が誕生しておりますが、先生はその指導医として教育についてどのようにお考えでしょうか
今までは外科医を志そうと思っていても、自分はどれぐらいの期間でどの程度の技術が身につくのかということが漠然としている状態でした。そのような教育 過程のままでは、現状として外科全体で医者の数がどんどん減っておりますので、回復することができないのではないかと思います。ですから、ある程度の個人 差はあるかもしれませんが、そこに目安を示す必要があると思います。そこで、私たちは次の世代の人たちに技術を伝達するために可能な部分は変えていくなど、さまざまなことを進めていく必要があると思います。例えば、今は まだやられていない領域だと思いますが、大動物を使った手術トレーニングシステムをある程度確立していくようにするなど、これからは、実際に動物を使った 手術技術の伝達の仕方というものをもうすこし系統的にしていく必要があると思います。
 現在、日本消化器外科学会の、一般社団法人National Clinical
Database(NCD)では、日本全国の手術・治療情報を登録し、集計・分析するということが行われています。このことにより、例えば、どこでどれぐ
らいの手術がされていて、どれぐらいの指導施設があるかなど、地域レベル、全国レベルで、医療の水準が明らかになってきています。
現在、日本消化器外科学会の、一般社団法人National Clinical
Database(NCD)では、日本全国の手術・治療情報を登録し、集計・分析するということが行われています。このことにより、例えば、どこでどれぐ
らいの手術がされていて、どれぐらいの指導施設があるかなど、地域レベル、全国レベルで、医療の水準が明らかになってきています。 今後、そのようなものに基づいて、どの程度の経験を積めば、どれぐらいの技術が身に着けば、実際の患者さんに対してどのぐらいのことをしてもらうかというところを、日本全体として考えていく必要があると思います。
そのようにして教育のシステムというものがしっかりとできあがってくるようになると、新しく外科医の道を志す人たちも安心して入ってこられるのではない かと思います。それと同時に、この領域での新たな製薬の開発をすることも大事なことで、今後は、免疫療法やそういうものに力を発揮できる領域ではないかと 思います。
外科の先生=体力が必要、というイメージがありますが、先生はスポーツなどをされるのでしょうか
最後に県民の皆様へメッセージをお願いします
 会津医療センターでは、地域医療を全体の柱として、非常に大切なものとしています。地域の方々に良い治療と良い選択をするための情報を提供し、病気に
なった人々が地域に戻り自分の生活が送れるようになることを、我々も病院の中にばかりいないで地域の方々と一緒に考えていきたいと思います。
会津医療センターでは、地域医療を全体の柱として、非常に大切なものとしています。地域の方々に良い治療と良い選択をするための情報を提供し、病気に
なった人々が地域に戻り自分の生活が送れるようになることを、我々も病院の中にばかりいないで地域の方々と一緒に考えていきたいと思います。※連載・医療人では、語り手の人柄を感じてもらうために、話し言葉を使った談話体にしております。
プロフィール
齋藤 拓朗 氏 (さいとう たくろう)
(外科)教授
 出 身
出 身日本外科学会認定医・指導医・専門医
日本消化器外科学会専門医・指導医
日本消化器外科学会消化器癌外科治療認定医
日本肝胆膵外科学会高度技能指導医
日本肝胆膵外科学会評議員
日本移植学会
日本肝胆膵外科学会
日本膵臓学会
日本癌学会
日本消化器病学会
日本肝臓学会
日本臨床外科学会
日本消化器外科学会
日本外科学会
日本胆道学会
日本再生医療学会
研究業績「肝細胞癌に対する術前免疫塞栓療法と膵島移植の高度医療化への道」

○肝胆膵外科切除症例数(疾患別)
肝癌330例
胆道癌260例
膵癌189例
○肝胆膵外科手術症例数(術式別)
肝切除術407例
膵切除術208例
生体肝移植術45例
膵腎同時移植3例
会津医療センター
福島県会津若松市河東町谷沢字前田21番地2
TEL:0242-75-2100
FAX:0242-75-2150
URL:公立大学法人福島県立医科大学 会津医療センターホームページ
より大きな地図で 公立大学法人福島県立医科大学会津医療センター を表示
◆用語解説◆
学会が認定する専門医を超えた医師。ここでは、各専門部門に精通した医師を指す。
合併症や癌の進展阻止を目的として患者のフォローを行っていく
血糖コントロール状態の把握や糖尿病の診断等に使用される指標で、血液検査により血液成分を測ることで得られる。血糖値は生活習慣により短い時間で変動す るが、HbA1cは、過去1〜2ヶ月の平均的な血糖値状態を知ることができる。
日本糖尿病学会において、従来国内で用いられてきた Japan Diabetes Society(JDS)値から、諸外国で広く用いられている National Glycohemoglobin Standardization Program(NGSP)値に移行することが決定された。同学会運用指針において、日常臨床の場における HbA1c の測定結果の表記は平成 24 年 4 月 1 日より当面の間、NGSP 値と JDS 値を併記することとされているが、平成25年4月1日以降は NGSP 値による表記を推進し、平成26年4月1日以降は NGSP 値により表記する方針が示されている。

 024-522-1192
024-522-1192