|
(2013年7月1日掲載)
|
福島県立医科大学会津医療センター
|
生活習慣病の増加について
若い世代に生活習慣病が増えているそうですが
|
生活習慣が原因で太っている方には、脂質異常、高血圧、高血糖の状態が多くみられます。内臓脂肪型肥満に加えて、それらのうちいずれか2つ以上をあわせもった状態がメタボリックシンドローム(内臓脂肪症候群(以下、メタボ))です。日本人の死因上位に入る心疾患、脳血管疾患の多くは、動脈硬化が要因となり引き起こされます。そしてこの動脈硬化には、メタボの各因子すべてが大きくかかわります。糖尿病や脂質異常症などは、もともと高齢の方に多い疾病でしたが、最近では40歳前後でも肥満により糖尿病などの生活習慣病になる方も増えており、若年化の傾向にあります。
2008年度から40歳~74歳の健康保険加入者に、メタボ健診(特定健康診査)が実施されるようになりました。健診でメタボリックシンドロームあるいは予備群と診断されると、特定保健指導を受けることになります。肥満に伴うメタボは、インスリン感受性の低下による(※1)インスリン抵抗性が根源にあるので、現在のスクリーニング検査はその状態を拾いあげているといえるでしょう。そして、(※1)インスリン抵抗性が強いということは、糖尿病を発症しやすい状態にあることを示しています。このことを認識していただき、必要だといわれた場合には必ず保健指導を受け、場合によっては医療機関を受診していただきたいのです。 また、最近では小学生ぐらいの子供にも肥満が増えています。成人の生活習慣病増加の根源には、幼少期からの肥満・食習慣が関係しているともいわれています。例えば、子供の頃から塩分の多い食事に慣れていると、大人になって急に塩分を制限しようとしても難しいものです。このことは塩分に限らず食生活全般にいえると考えられます。そのため幼少期からの食育を十分に行っていくことが肝心です。 以上の事柄について、私たち医師が積極的に啓発活動を行い、警鐘を鳴らしていく必要があると思いますし、皆さんにも、検診結果のデータが持つ意味を正しく理解し、積極的に生活習慣を見直していく意識を持っていただきたいと考えます。 |
生活習慣病進行モデル

不健康な生活習慣
・不適切な食生活 (エネルギー・食塩・脂肪の過剰等)
・運動不足 ・ストレス過剰 ・睡眠不足 ・飲酒 ・喫煙 など
境界領域
期予備群
・肥 満
・高血糖 ・高血圧 ・脂質異常 など
内臓脂肪症候群
としての生活習慣病
・肥満症
・糖尿病 ・高血圧症 ・脂質異常症 など
重症化・合併症
・虚血性心疾患
( 心筋梗塞、狭心症) ・脳卒中( 脳出血、脳梗塞等) ・糖尿病の合併症( 失明・人工透析等)など
生活機能の低下
要介護状態
・半身の麻痺
・日常生活における支障 ・認知症 など |

「 重症化・合併症 」→「 生活機能の低下・要介護状態 」へと段階的に進行していく。
・どの段階でも、生活習慣を改善することで進行を抑えることができる。
・とりわけ、境界領域期での生活習慣の改善が、生涯にわたって生活の質(QOL) を維持する上で重要である。
生活習慣病の代表とされる2型糖尿病
要治療の判定を受けた半分以上の人が、適正な治療を受けていない状態にあるそうですが
日本人の糖尿病患者さんの大部分は2型糖尿病ですが、その診断基準のコンポーネントである空腹時血糖値126 mg/dl以上、(※2)HbA1c値 6.5%以上、のいずれかが特定健診で見つかった場合には医療機関(かかりつけ医)への受診が勧奨されることになります。しかし、空腹時血糖値が250 mg/dlを超えた場合には口渇・多飲・多尿・体重減少などの症状が出てきて患者さんも「これはまずいのではないか」と危機感を持つわけですが、空腹時血糖値が200 mg/dl程度までであればはっきりとした自覚症状がない場合がほとんどで、自覚症状がないために危機感がなく、放置している患者さんも多いと思います。それゆえ、受診率が悪くなってしまう、ということもあると思います。
私の外来にも、空腹時血糖値200 mg/dl以上で(※2)HbA1c値が10%を超えるものの、特に症状を感じないで紹介受診される患者さんが相当数いらっしゃいます。このような患者さんは、コントロール状態が良くなってくると、「受診した当時と比べると、今は体調がとても良い」とおっしゃることが多いですね。つまり、自覚症状はないものの、血糖値が高いと体調は決してベスト状態ではありません。しかも合併症が進みやすい状態にあります。だから、快適な生活・将来を見据えた生活を送るうえでも、健診の結果を正しく理解し、その結果あるいは指導に応じた医療機関への受診を心掛けていただきたいわけです。また、せっかく受けることができる特定健診を受けていない方も多くいらっしゃるので、できるだけ健診未受診者を減らす行政の体制づくりも重要だと思います。
糖尿病人口の増加についてどのようにお考えですか
|
2011年暮の統計では、地球全体の糖尿病患者は3億7千万人程度であり、アジア地域での増加がとりわけ著しい、というデータが出ています。そしてその例に漏れず、日本でも糖尿病患者数は益々増加傾向にあります。
日本やアジアでの2型糖尿病の増加には、その遺伝的な体質が大きく関与していると考えられています。遺伝的な体質とは、「日本人をはじめとしたアジア地域の人々は、インスリンを分泌する能力が低い民族である」ということで、インスリンを出す力は欧米人の半分程度だといわれています。食生活が悪いと太って(※1)インスリン抵抗性が増加するわけですが、この増加した抵抗性に打ち勝てるだけのインスリンを出す力がない、ということで、日本人は少し太っただけでも容易に糖尿病になるわけです。つまり、糖尿病患者の増加には、このような体質を持つ人種の食生活が欧米化し、また交通機関の発達などにより生活環境が変化して日常の運動量が減ったことが大きく関係していると言えるでしょう。 このような状況は早急に改善していく必要があります。これは、個々の患者さんの「生活の質(QOL)」に関する問題だけにとどまらず、日本の将来の医療、医療保険制度にも大きくかかわる問題です。我々の世代は国民皆保険を享受できているわけですが、今のような生活習慣病に伴う医療費、合併症に対する医療費が益々増加すると、今の子供たち・次の世代の人たちは現在のような保険制度を享受できなくなる、という負の財産を我々の世代が残すことになりかねません。いまこそ、大人たちがしっかりと個々の生活習慣病対策を行うとともに、子供たちへの食育などにも積極的に取り組んでいく時期だと思います。 |
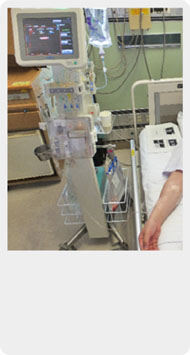
人工膵臓
インスリン抵抗性を詳細に評価する必要性がある場合や、手術後に血糖コントロールが不安定になる場合などに用いる。
|
不適切に糖尿病がコントロールされていると、糖尿病性網膜症や糖尿病性腎症、糖尿病性神経障害などの合併症が起きてきます。患者さんの中には、合併症がとても進行した状態になって初めて来院される方もいます。合併症が重症化すると、網膜症による失明状態に至ったり、画鋲を踏んづけても痛みを感じないような神経障害になったり、気づかない間にできた傷口から感染がおきて壊疽(えそ)ひいては下肢切断になったりすることもあります。また、腎症も進行すれば足のむくみが出ますが、その状態は腎症の中でも相当進行した状態で、将来人工透析になる可能性は非常に高いわけです。さらに、2型糖尿病の方は心筋梗塞や脳梗塞を起こしやすいですし、脳梗塞の中でも認知症につながりやすい(※3)ラクナ梗塞を起こしやすいと考えられています。
しかし、早い段階からきちんとコントロールしておけば、糖尿病は怖くない病気です。良好なコントロールを続けておれば合併症もほとんど心配しなくてよいです。また、発症して5年ぐらいまでの間であれば、合併症もそれほど進行しておらず、コントロールをしっかりつければ合併症を正常の状態に戻すことも可能です。ですから早い時期にしっかりとした指導・治療を受けて血糖コントロールの方法を身に着けることがとても重要です。
また、医療機関を受診する際にも覚えておいていただきたい大切なことがあります。それは、単に病院にかかっていれば良いというものではない、ということです。たとえ薬を処方されていても、コントロール状態が悪ければ、それは治療していることにはなりません。長期間、医療機関を定期的に受診されていたにもかかわらず、(※2)HbA1c 9~10%程度のよくないコントロールであったために、結果として透析になってしまう方もいらっしゃいます。このような患者さんをみると、もっと早い段階から何とかならなかったのだろうか、という思いになります。反対に、長期間糖尿病を患っていても、良いコントロールを継続することで合併症を併発していない患者さんもたくさんいらっしゃいます。繰り返しになりますが、 糖尿病とわかったら、すぐに良いコントロールを目指していただきたい、そして合併症の予防を目指していただきたい、というのが我々の願いです。
今回の話の中心はメタボ・2型糖尿病の患者さんの話ですが、他のタイプの糖尿病の中にはコントロールがなかなか難しいものもあることは事実です。たとえば遺伝子異常が原因である(※4)家族性若年糖尿病(maturity-onset diabetes of the young:MODY)などの特殊なタイプの糖尿病患者さんはコントロールが難しいことが多いですし、当然ながらインスリンが出なくなる1型糖尿病の方もコントロールは難しいものです。当センターでは、このようなタイプの方への個々の状態に応じた最善の治療を心がけています。
長期間良好なコントロールを継続するために
患者さんと接するときに先生方が工夫されている事はございますか
|
最初にしっかりとした治療法を身につけていただきたい場合や、再度生活習慣を見直して糖尿病を正しく理解していただきたい場合には、教育入院を勧めています。また、2型糖尿病の方では体重の変化によってコントロール状態が変わることがほとんどですので、通常の外来診療では特に体重に注目しています。実際に体重は患者さんにもわかりやすい指標です。また、体重が前回の受診時よりも増加している場合には、患者さん自身がすでに「まずかったな」と後悔されている場合が多いので、そこを厳しく指導するよりも、それ以外のところで努力されていることをしっかりと見つけるように心掛け、その上で今後の取り組みについてアドバイスしています。当センターには遠方から通院している患者さんもいらっしゃるのですが、このようにな取り組みが功を奏してか、通院していらっしゃる患者さんの多くは高いモチベーションを維持しながら努力を続けていらっしゃいます。
当センターでは、コメディカルのスタッフと協力して、週2回の糖尿病教室を開催しています。また、糖尿病看護認定看護師や糖尿病療養指導士が、外来や栄養管理室に多数おりますので、いつでも気軽に相談をしていただくことができます。 福島県立医科大学会津医療センター 「平成25年7月分糖尿病教室予定表」がご確認いただけます。 |

福島県立医科大学会津医療センターの糖尿病教室は、8つの内容の講義で構成されている。
この8回の講義をすべて修了された方に、その方の顔写真をいれた修了証を授与している。 |
受診をためらう人の中にはインスリン治療を誤解されている方も多いと聞きますが
「インスリン注射は痛い・怖い」、というイメージを持つ方がいらっしゃいますが、現在のインスリン注射は、昔に比べて注射針がとても細くなり痛みもほとんどないですし、注射器具の使い方も容易になっています。また、当然低血糖の危険はあるのですが、指導を守っていただければほとんどの場合安全に使用することができます。実際、漠然と「痛い・怖い」というイメージを持っていた患者さんも、インスリンを使用してみると「こんなに楽なのですね」とおっしゃることがほとんどです。
また、「インスリン注射を開始するのはとても悪い状態になっている証拠で、人生も終わりだ」というふうに誤解されている方も多いようです。もちろん、中には合併症が進行しているためにインスリン治療に変更しなければならない方もいらっしゃいます。しかし、インスリンを開始する患者さんの多くは、『飲み薬をこのまま続けてもうまくコントロールできないので、合併症が起こってくる可能性が高い。それゆえ、インスリンを開始して良いコントロールを目指したい』という方です。つまり、インスリンを出す力の弱い患者さんに対して不足しているインスリンを補うことで、コントロールを良くして将来の合併症発症を防ぎ、かつ自身のインスリン分泌能力をできるだけ温存することを目的に、早めにインスリンを導入するわけです。ただし、患者さんもいきなり「インスリン注射が必要だ」と言われても、心の準備ができないでしょうし、ショックを受ける方も多いことでしょう。ですから、インスリン分泌がよくない方には、あらかじめ「将来インスリンが必要になる可能性が強いですよ」とか「(※2)HbA1cが7.5%を超えたらインスリンを使い始めましょうか」ということを伝えて心の準備をしておいていただき、いざ必要になったときにスムーズにインスリン治療に入っていただけるような配慮をしています。
食事療法や運動療法を本当に頑張って続けている患者さんは多くいらっしゃいます。こうした努力をしている患者さんたちでインスリンの必要な方には、きちんと説明して(※5)経口血糖降下剤からインスリン治療に早い段階で切り替えることは重要です。また、それにより患者さんの努力も実ることになり、患者さん自身が達成感を得ることができます。そのように導いていくのが糖尿病専門医の役割であり、糖尿病をチーム医療として行う病院の役割であると考えています。
続々と新薬が登場していますが、やはり生活習慣の改善がもっとも大切でしょうか
正しい生活習慣がまずありき、ですね。夜遅くに食事をしないように気をつけ、食事の時間や食べ方などにも注意をして、「腹八分目」あるいは栄養指導で受けた指導カロリーを参考に食事を摂っていただくことが大事です。また、間食はできる限り控えていただきたいですね。さらに、運動習慣を身につけ禁煙に励んでいただくことも必要です。これらのことは、頭ではわかっているものの実生活ではなかなか守れないものですが、できる限り理想的な生活習慣に近づけていただくことが肝心です。そのような生活習慣が整った段階で、それぞれの患者さんの病態に応じた薬を選択していくことになります。
しかし、生活習慣を守らないでインスリンを使ったり、あるいはインスリンの分泌を増やす薬を服用したりすると、患者さんの肥満を助長してしまい、一旦は血糖コントロールがよくなるものの、最終的には肥満によって血糖値は高くなり、また動脈硬化も起こしてしまうことになります。私がこちらに赴任してから診ている患者さんの中に、16歳頃から約15年間、インスリン注射をずっと続けている患者さんがいらっしゃいました。その方は、インスリンを分泌する力があるにもかかわらず毎日40単位以上ものインスリンを使っており、体重120kgと著明な肥満がありました。つまり、インスリンを不適切に使用されていたために肥満を起こし、そのためにコントロールが悪くインスリンも多量に必要だったわけです。そこで、教育目的・血糖コントロール目的で入院していただいたところ、患者さんも非常に頑張られて、今では体重は80kg程度まで減量することができました。そして、入院前はインスリンを使用していても(※2)HbA1c10~11%でしたが、減量の成果もあり、現在では経口剤だけで(※2)HbA1c5%台と正常の方と同じレベルまで低下し、経口剤も量・種類を徐々に減らしている状態です。この方の経過から、生活習慣改善が糖尿病のコントロールにどれだけ重要であるのか、わかっていただけるかと思います。
先ほど、インスリン分泌の少ない方は早めにインスリンを導入したほうが良い、という話をしましたが、今お話した患者さんの場合は、不必要なインスリンを使っていたために肥満が増強し、さらにコントロールを悪化させる結果となっていたわけです。このような患者さん、つまりインスリンが本当は不要なのになんとなくインスリンを使っていて太ってきている、という方は、相当数いらっしゃると思います。このような方は、一度かかりつけの先生に、自身の状態を確認されたほうがよいかもしれません。
脂質異常症について
特に早期で治療が必要とされる脂質異常症のタイプはございますか
また、メタボや肥満のある2型糖尿病患者さんでは、中性脂肪値が増えるタイプの脂質異常症を発症しやすくなり、そのような方も動脈硬化が進行しやすくなります。中性脂肪値が高くなるとLDLは小型化(small dense LDL:sdLDL(以下、sdLDL))し、小型化したLDLは血管壁に入りやすくかつそこにとどまりやすくなり、それによって動脈硬化の危険度が上がります。それゆえ、sdLDLは“超悪玉コレステロール”とも呼ばれています。さらに、中性脂肪が高い方では、動脈硬化を起こす原因のひとつであるレムナントという脂肪粒子も増えてきます。しかし、これらの異常、つまり中性脂肪高値、レムナント高値、sdLDL高値は生活習慣を改善することで、大きく改善させることができます。
腎臓病について
増加していると言われる慢性腎臓病(Chronic Kidney Disease:CKD)と生活習慣病の関係はどのようになっているのでしょうか
生活習慣病との関係でCKDを見ると、たとえば肥満により腎臓の糸球体という部分の一部に硬化性病変を認めて尿蛋白が増えるという(※9)巣状分節性糸球体硬化症(Focal segmental glomerulosclerosis: FSGS)という疾患が起きることがあります。当然ながら糖尿病による腎症や高血圧による腎硬化症もCKDです。免疫異常などで起きる糸球体腎炎は発症を防ぐことが不可能な疾患ですが、防げるはずの生活習慣病からのCKDが日本で増加しているというのは、大きな問題ではないでしょうか。
腎臓疾患が非常に悪くなった場合の最終手段は透析です。しかし、透析治療は多額の税金を投入しての治療であり、そのような治療を行わなければならない患者さんの数を減らしていく、生活習慣病患者を透析に至らぬようきちんとした管理していく、というのが我々生活習慣病治療に携わる医師の役割だと考えています。当然ながら、皆さんには、食事量やその内容、運動を見直していただいて、肥満・高血圧症・脂質異常症・糖尿病を起こさないように頑張っていただくのが、慢性腎臓病予防にもっとも重要です。
会津医療センターとして
今後の展望をお願いします
 会津医療センターには研究施設も併設されています。臨床において我々が持っている知識を若い医師に伝えていくことは必須の役割ですが、同時に臨床研究や基礎研究を若い先生方と一緒に行い、いろいろな結果を発信できるようにしたいと考えています。また、糖尿病・代謝・腎臓内科の診療は、患者さんとのコミュニケーションがとても重要で、かつやりがいのある分野ではないかと思います。研修医の先生にもその点を伝えたいと考えますし、この4月から開始となった福島県立医大の学生さんの臨床実習(BSL:ベッドサイドラーニング)では、単に疾患を診るのではなく、患者さん全体として診ていく力を培っていただくよう、指導をしていきたいと思います。
会津医療センターには研究施設も併設されています。臨床において我々が持っている知識を若い医師に伝えていくことは必須の役割ですが、同時に臨床研究や基礎研究を若い先生方と一緒に行い、いろいろな結果を発信できるようにしたいと考えています。また、糖尿病・代謝・腎臓内科の診療は、患者さんとのコミュニケーションがとても重要で、かつやりがいのある分野ではないかと思います。研修医の先生にもその点を伝えたいと考えますし、この4月から開始となった福島県立医大の学生さんの臨床実習(BSL:ベッドサイドラーニング)では、単に疾患を診るのではなく、患者さん全体として診ていく力を培っていただくよう、指導をしていきたいと思います。
さらに地域医療においても、開業医の先生方との連携を取りながら風通しの良い医療を目指していきたいと考えております。そしてさまざまな形で啓発活動を行いながら、県民、そして会津地域のみなさんに正しい知識を広めていくことで地域へ貢献してまいりたいと思っています。
※連載・医療人では、語り手の人柄を感じてもらうために、話し言葉を使った談話体にしております。
プロフィール
塚本 和久 氏 (つかもと かずひさ)

役 職 (2013年7月1日現在)
福島県立医科大学 会津医療センター
糖尿病・代謝・腎臓内科学講座 教授
出 身
兵庫県
卒業大学
昭和61年 東京大学医学部医学科 卒業
専門分野
糖尿病・代謝・腎臓内科学
資格・所属学会等
医学博士、
日本内科学会(認定内科医、研修指導医)、
日本糖尿病学会(専門医、研修指導医、評議員)、日本動脈硬化学会(専門医、評議員)、
日本病態栄養学会(認定NSTコーディネーター、評議員)、日本肥満症治療学会(評議員)、
日本成人病(生活習慣病)学会(評議員)、日本医師会(認定産業医)

会津医療センター
〒969-3492
福島県会津若松市河東町谷沢字
前田21番地2
TEL:0242-75-2100
FAX:0242-75-2150
URL:公立大学法人福島県立医科大学 会津医療センターホームページ
より大きな地図で 公立大学法人福島県立医科大学会津医療センター を表示
◆用語解説◆
インスリンは受容体を介して細胞内に信号を伝達してその作用を発揮するが、この細胞内の信号伝達が悪くなっている状態、すなわちインスリンが効きづらくなっている状態をインスリン抵抗性が増大している、という。
(※4)家族性若年糖尿病(maturity-onset diabetes of the young:MODY)
通常25歳以下で発症する(※7)常染色体優性遺伝形式をとる糖尿病。インスリン合成・分泌に関する遺伝子群に異常があるためインスリン分泌異常を呈する。一般的には肥満はなく原則(※1)インスリン抵抗性も存在しない。また、通常は3世代以上にわたる家族歴があることが多い。タイプによっては進行した合併症により受診し、糖尿病が発覚するケースもある。(※9)巣状分節性糸球体硬化症(Focal segmental glomerulosclerosis: FSGS)
腎臓の糸球体の一部に硬化性の病変がみとめられる疾患で、蛋白尿が増加する疾患である。原因不明で生じるFSGSは難治性ネフローゼ症候群を呈することが多い疾患であるが、肥満に伴って生じる場合には減量により蛋白尿が改善する事が多い。
 024-522-1192
024-522-1192
