|
(2016年8月1日掲載)
|
一般財団法人 脳神経疾患研究所 附属 総合南東北病院
|
より確実で安全なERCPの方法
前回の取材の中で、先生のところではERCPにも力を入れていると伺いましたが、まず、ERCPとはどういったことを行う手技なのでしょうか
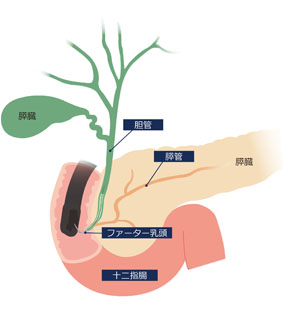
日本では造影剤を用いて胆管や膵管を描出する検査が行われていましたが、もともと胆管挿管の成功率は90-95%程度、ERCP後膵炎の率は5-10%程度でしたので、WGCのメリットは大きくありませんでした。多施設共同研究でもWGCと従来の造営方法では成功率と有用性は差がなかったことが明らかにされています。
しかし、世界の主流がWGCになっているので、日本の多くの施設でもERCPはWGCで行われるようになってきています。
先生のところでもERCPをWGCという方法で行っているのでしょうか
いいえ、我々は従来の造影剤を用いて、検査を行っています。但し、使用する造影剤はごくわずかにして、乳頭内の分岐と解剖がわかるように、拡大した写真を用いて胆管への挿入を行っています。それは乳頭内の分岐のバリエーションを造影することにより、確認し、その分岐に対応できるようにカニュレーションするためです。これにより、胆管挿管の成功率は98%で、ERCP後膵炎の率は1.3%です。ですから、WGCに勝る高い成功率とより安全な検査を提供できていることになります。
WGCは簡便な検査で有用性が高いように思われますが、しかし一方で、経験に依存することが多いように思います。専門家で上手な先生の技術は安定しているでしょうが、これから勉強し、技術を磨こうという若者に教育してゆくには透視の画像だけではイメージがつかめないと思います。
我々は乳頭内をごくわずかな造影剤で胆管と膵管の分岐を確認し、それをコマ撮りで撮影し、画像に残しています。他の医師はそのvariationを含め、乳頭内の分岐を画像で確認できます。98%の症例で、どのような解剖なのか、難しさなのかを画像で確認できるのです。ERCPの選択的胆管挿入は難易度の高い手技と言われています。それを経験だけでなく、一般化し、多くの若手医師に理解しやすくすることが我々の検査のもう一つの目的です。先にも上げましたが、ERCPにおいて造影を行う検査とWGCはどちらでも成功率もERCP後膵炎の率も変わりません。慎重に検査を行えば、我々のような高い成功精度と低い偶発症率の安全精度の高い検査を提供することが可能です。
実際、WGCで10%はうまくゆかないことがあるわけで、その方に次の一手は造影剤を用いた検査なのです。そのときに造影検査に慣れていない難易度の高い検査をすることで、患者さんに偶発症を起こしてはならないと思います。ですから、WGCを施行するということはまず前提として造影検査に慣れていなければいけないんです。とすると若手の医師がWGCしかできないとなると、次の一手を打てなくなるということになります。しかし、逆に造影しながら検査をすることに慣れていると、WGCは実は容易に施行することが可能です。
ですから、普段からの検査は造影で行っていた方が技術の向上にもつながると思います。
先生のところでは、外科からの要請によりERCPを行うこともあるそうですが、そうしたことは他の医療機関ではあまりないのでしょうか
貴科におけるERCPの体制や特長をお教えください
また、ERCPを行う際は、メインの術者1名と若手の医師1名、看護師が1、2名、内視鏡の技師が1、2名、放射線技師が1名という体制を基本としています。ERCPの成功率はほとんど術者の腕にかかっていますが、我々は内視鏡のモニターに神経を集中させていますので、心電図や呼吸の状態など患者さんの病態を逐一看護師にモニタリングしてもらうことでも手技の安全性を担保してもらっています。
それから、当科でのERCPは、造影をして簡単に終わる症例であれば5分10分しかかからないものもあります。ですが、本当に難しい症例ですと、例えばERCPは総胆管結石の治療にも応用されるのですが、胆石がたくさんある場合などは、1時間から2時間掛けてその処置を行うということもあります。そういうときは、患者さんの身体が長時間の治療を目的とした処置に耐えられるかどうかということを判断して、安全を担保できることを前提に、なるべく無理をかけないように行います。例えば高齢者の方でしたら、術中に痰を吸い込んでしまって誤嚥性肺炎を起こすということもあり得ますので、そうしたリスクを確認しながら処置するようにしています。
また、当科の特長として、ERCP全例のうち3分の1から半分程度はその日のうちに処置をするようにしています。他施設では処置や紹介まで一週間かかることがありますから、処置が行われるまで比較的かなり早いと思います。他施設から紹介された患者さんでも、外来で来た患者さんでも、救急外来で来た患者さんでも、できるものはその日のうちに処置します。それは、当科だけの努力ではなくて、病院全体として看護師や技師も含めてできるだけ患者さんを早く帰してあげられるようにするための体制が病院全体としてできあがっているからです。
患者さんの中には、ERCP後膵炎を不安に思われる方もいらっしゃると思いますが、そうした方の不安を解消するためにされている工夫などはございますか
理想の医療を目指して
先生ご自身は、どのようにしてERCPの腕を磨いてこられたのでしょうか
ERCPを教える側としては、現在どのようにして指導されているのでしょうか
ERCPを一人前にできるようになるためには、例えば当科で学んでもらっても最低一年くらいはかかります。様々なバリエーションの症例を見て、様々な処置を学ぶ必要があります。そして、実際に自分でもその様々な症例に対して、様々な処置を行えるように実践していかなければなりません。それは、10例程度やれば身に付くというものではありません。ERCPにおいては、胃の中に空気が入ったりすると、その処置がしにくいので、食道も胃の中も十二指腸の中も、空気を抜いて、内視鏡に映るのは赤色のみという状態で内視鏡を入れていかなければなりません。
当科で学んでくれている若手の先生方は、診療が忙しいけれども、でもそういう実践で学ぶことができるため、やり甲斐を持って診療に臨んでくれています。その代わり、私は、厳しいときは厳しく指導しています。私はやはり、若手の先生方を甘やかしてばかりではいけないと思っています。ただ、その愛情を持って厳しく指導していますので、感情で怒ったりすることはしません。基本的には叱るということと、基礎値を上げてあげるというか、背中を押してあげるというつもりでいます。怒らなくてもいいのだけれども、あえて怒ったふりをするとか、叱ったふりをするとか、そういうことはよくしています。ERCPには、コンセントレーションが必要です。そのため、いい意味でのプレッシャーというのが必要で、やはりその緊張感を持ってやらなかったら、ほんの一瞬の気の緩みが、患者さんにとって大きなダメージにつながってしまうことがあるのです。ですから、そこはやはり厳しくしていかなかくてはいけないと思って指導しています。
先生ご自身の展望をお教えください
私は生涯一臨床医というつもりで、消化器に加えて総合診療と兼ねて診療しています。その中で、客観的に、物事の本質に近づくことを意識して、誰から見ても納得できる医療の提供を目標としています。例えば、ERCPにしても、腹部単純X線にしても、私の方法は日本や世界の主流とは異なる方法ではありますが、既存の価値観がベストとは限らないし、私は常に患者さんにとってベストだと思えるものを探してきています。また、その客観性に納得してもらえる若手の医師たちに、私が培ってきた知識と技術はすべて分け隔てなく伝えてあげたいと思っています。自分自身がその医療を実践するだけでなく、他の先生にも実践してもらえたら、それは患者さんにとってプラスになるし、日本の医療全体の底上げにもつながるのではないかと夢に描いています。私自身はまだ健康ですが、あと何年臨床医としてその仕事ができるのかはわかりません。ですが、残された期間を、目の前の患者さんを診療するのはもちろんのこと、様々な機会を通じて、出会う先生たちや看護師さんたちに自分の価値観や方法をシェアしていければいいなと思っています。それから、今回、お話しした診療内容の他にも、クローン病や潰瘍性大腸炎などの炎症性腸疾患も県内では数多く診療しています。さらにERCPの延長線上で膵がんや胆管がんなどの患者さんも診ていますが、最終的にはその患者さんに喜んでもらえるということが大事だと思いますので、患者さんが納得して治療を選択してもらえるような医療を実践していきたいと思っています。
※頼れるふくしまの医療人では、語り手の人柄を感じてもらうために、話し言葉を使った談話体にしております。
プロフィール
西野 徳之 氏(にしの のりゆき)

役 職 (2016年9月1日現在)
消化器センター長
専門分野
消化器内視鏡、消化器(特に胆膵)、がん疫学、救急医療、
画像伝送など
資 格 等
日本消化器病学会指導医
日本消化器内視鏡学会指導医
日本胆道学会指導医
(カテゴリー:内視鏡診断治療、経皮経肝的診断治療、癌薬物治療)
日本医師会認知産業医
所属学会等
日本脳神経外科学会
日本定位放射線治療学会
日本中性子捕捉療法学会
|
|

|
本来、胆汁は腸の中に排出されるが、何らかの原因によって胆管が閉塞されてしまい、血中に胆汁が逆流してしまった場合に生じる黄疸。自覚される症状として、皮膚や目が黄色くなったり、体にかゆみが生じる。この状態が長く続くと、肝臓や腎臓などに悪影響が出るだけでなく、閉塞された胆管の中の胆汁に細菌が感染し炎症が生じる場合もある。
※3 内視鏡的経鼻経管ドレナージ(ENBD:Endoscopic nasobiliary drainage、以下ENBD)
EBDの一種で、胆道に留置したステントの先端を鼻から出して、体外に胆汁を排出できるようにする治療法。2016.01掲載号~ 2014.10~2015.12掲載号 2013.07~2014.09掲載号
2012.04~2013.06掲載号 2011.09~2012.03掲載号

 024-522-1192
024-522-1192
